Tarttuuko leishmaniaasi?

Leishmaniaasi on sairaus, josta kannattaa olla tietoinen. Sen tarttuvuus on tehnyt siitä suuren kansanterveysongelman. Leishmaniaasia esiintyy jopa 88 maassa tiheään. Maailmanlaajuisesti siihen on sairastunut 14 miljoonaa ihmistä, ja uusia tapauksia tulee vuosittain 2 miljoonaa.
Monet pitävät leishmaniaasia yhtenä maailman seitsemästä tärkeimmästä trooppisesta sairaudesta. Tästä huolimatta sairaus on melko laiminlyöty ja unohdettu. Espanjan kansallisen epidemiologian keskuksen tutkimuksen mukaan esimerkiksi yksin Espanjassa oli vuosina 2014-2017 yhteensä 1 359 autoktonista tapausta, jotka jakautuivat 15 autonomisen alueen välille.
Mikä leishmaniaasi tarkalleen ottaen on?
Leishmaniaasi on tarttuva infektio, jonka tuottavat Leishmania-suvun eri alkueläinlajit. Nämä alkueläimet, joita kutsutaan myös loisiksi, ovat mikroskooppisia organismeja, jotka tarvitsevat tartuttajan siirtyäkseen eteenpäin.
Eläin, joka siirtää taudinaiheuttajia tartunnan saaneesta ihmisestä tai tartunnan saaneesta eläimestä terveeseen ihmiseen, on nimeltään vektori. Toisin sanoen tauti ei leviä suorassa kosketuksessa, vaan mikro-organismia kantaa toinen eliö.
Yleensä nämä vektorit ovat selkärangattomia eläimiä, kuten hyttysiä, kirppuja, täitä ja punkkeja. Tässä artikkelissa käsittelemämme patologian tapauksessa leishmania-alkueläin tarttuu hiekkakärpäshyttysen pureman välityksellä.
Sinua saattaa kiinnostaa tämäkin artikkeli: Hyttysen puremat: mitä niistä tulisi tietää
Hyttynen saa tartunnan, kun se imee tartunnan saaneen ihmisen tai eläimen verta. Kun loinen pääsee vektoriin, se ei aiheuta tälle mitään oireita, se vain kehittyy ja jakautuu.
Kun loisia on vektorissa riittävästi, ne siirtyvät tämän suuhun ja nieluun ja siirtyvät eteenpäin seuraavalla pistoksella. Kun tartunnan saanut hiekkakärpänen pistää toista ihmistä tai eläintä, se siirtää tähän leishmanian, ja tällöin tartunta on tapahtunut.
Ihmiskehon puolustuskyvystä huolimatta taudinaiheuttaja ei kuole. Sen sijaan se lisääntyy veressä ja kudoksissa olevissa makrofageissa, jotka lopulta hajoavat ja vapauttavat alkueläimiä vereen, jossa toiset makrofagit saavat tartunnan, ja kierre jatkuu.
Missä nämä vektorit elävät?
Hiekkakärpäset rakastavat kosteutta ja lämpöä. Tästä syystä niitä on helppo löytää trooppisilta ja subtrooppisilta alueilta. Ne elävät kuitenkin myös Välimeren alueella.
Maailman terveysjärjestön WHO:n mukaan leishmaniaasi liittyy ympäristömuutoksiin. Katsotaanpa joitakin leishmaniaasin ja sen tarttumisen riskitekijöitä:
- Sosioekonomiset olosuhteet: Köyhyys merkitsee huonoja asumisolosuhteita ja huonoa kotitalouksien sanitaatiota. Nämä tekijät lisäävät leishmaniaasin riskiä, sillä ne edistävät vektorien eli hyttysten lisääntymistä.
- Aliravitsemus: Proteiinien, raudan, vitamiinien ja kivennäisaineiden puutos edistää ihmisten puolustusjärjestelmän heikkenemistä. Tämä tietenkin mahdollistaa osaltaan taudin etenemisen ja leviämisen.
- Väestön liikkuvuus: Väestön asuttautuminen aiemmin metsäisille alueille (jotka ovat olleet hyttysen elinympäristöä) johtaa tapausten nopeaan lisääntymiseen.
- Ympäristömuutokset: Metsäkato, patojen rakentaminen, kastelujärjestelmät ja kaupungistuminen aiheuttavat sen, että hyttyset joutuvat enemmän kosketuksiin ihmisten kanssa.
- Ilmastonmuutos: Leishmania on hyvin herkkä sääolosuhteiden muutoksille. Lämpötilan ja kosteuden vaihtelut eri alueilla saavat hyttyset siirtymään paikkoihin, joissa ne eivät ole aiemmin eläneet.
Lue tämäkin artikkeli: Kuinka virukset kehittyvät: mutaatioiden kilpajuoksu
Mitkä ovat leishmaniaasin oireet?
Leishmania-sukuun kuuluu ainakin 20 alkueläinlajia, joita vektorit voivat levittää. Lajista ja sen elimistöön tunkeutumisen asteesta riippuen ihmisillä voi esiintyä erilaisia oireita. Tämän vuoksi tällä patologialla on useita tyyppejä.
Kolme yleistä tyyppiä ovat seuraavat:
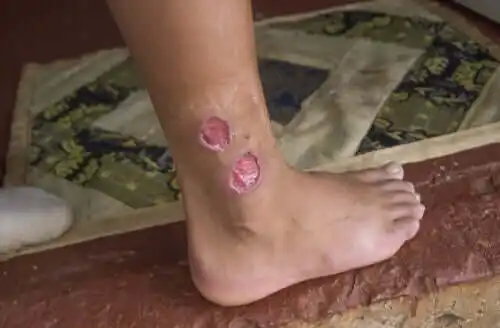
- Iholeishmaniaasi: Tämä on kyseessä, kun infektio leviää vain purema-alueella. Se tunnetaan yleisesti espanjan kielisellä nimellä botón del oeste (“lännen nappula”) ja sitä esiintyy yleensä Välimeren rannikolla. Purema-alueelle ilmestyy haavainen uloke, joka joskus paranee itsestään mutta jättää arven.
- Muco-kutaaninen leishmaniaasi: Loinen voi levitä iholta limakalvoille, ja se vaikuttaa erityisesti ylähengitysteihin. Se ilmenee limakalvojen turvotuksena, punoituksena ja haavaumina.
- Viskeraalinen leishmaniaasi: Tartuttavan alkueläimen tyypin lisäksi on tärkeää pitää mielessä myös tartunnan saaneen henkilön immuniteetti. Kun hänen puolustuksensa pettää, loinen siirtyy sisäelimiin. Sisäelimet, joihin se vaikuttaa eniten, ovat luuydin, imusolmukkeet, maksa ja perna.
Miten voimme estää leishmaniaasin tarttumisen?
Leishmaniaasi on tarttuva niin kauan kuin tartunnan levittäjä on olemassa. Tällä hetkellä ei oikeastaan tiedetä, tarttuuko tauti ihmisestä toiseen, lukuun ottamatta tiettyjä tapauksia, jotka on todettu esimerkiksi ihmisillä, jotka jakavat samoja huumeruiskuja keskenään. Tavalliset verensiirrot ovat kuitenkin täysin turvallisia, koska ne käyvät läpi monia tarkastuksia.
On kuitenkin totta, että hyttysiä on enemmän paikassa, jossa on tartunnan saaneita ihmisiä. Mitä ilmeisimmin tämä lisää sitä todennäköisyyttä, että ympärillä olevat ihmiset saavat tartunnan. Leishmaniaasista puhuminen tarttuvana tautina on mahdollista ottaen huomioon vektorin osallistumisen.
Siksi tärkein ennaltaehkäisy alkaa hyttysenpistojen välttämisellä, erityisesti niiden ihmisten kohdalla, jotka matkustavat maihin, joissa tauti on yleinen. Katsotaanpa muutamia hyviä vinkkejä hyttysenpistojen välttämiseksi:
- Käytä hyönteiskarkotteita paljaana olevalla iholla.
- Käytä hyttysverkkoja sekä pään ympärillä että esimerkiksi sängyn päällä, ja käsittele vaatteet hyttysiä luotaantyöntävillä aineilla, kuten permetriinillä.
- Käytä sukkia, pitkähihaisia paitoja, housuja ja muita peittäviä vaatteita, jotta hyttyset eivät pääse iholle.
- Vältä ulkoilua iltahämärästä aamunkoittoon trooppisilla alueilla, sillä silloin hyttyset ovat aktiivisimmillaan.
Kaikki lainatut lähteet tarkistettiin perusteellisesti tiimimme toimesta varmistaaksemme niiden laadun, luotettavuuden, ajantasaisuuden ja pätevyyden. Tämän artikkelin bibliografia katsottiin luotettavaksi ja akateemisesti tai tieteellisesti tarkaksi.
- Weiss, Pedro. “Epidemiología y clínica de las leishmaniosis tegumentarias en el Perú.” Revista Perúana de Medicina Experimental y Salud Publica 2.3 (1943): 209-248.
- Chang, Patricia, et al. “Lip Leishmaniasis.” Dermatología Cosmética, Médica y Quirúrgica 17.1 (2019): 30-35.
- Martínez, B. Fernández, D. Gómez Barroso, and R. Cano Portero. “La leishmaniasis en España: evolución de los casos notificados a La Red Nacional de Vigilancia Epidemiológica desde 2005 a 2017 y resultados de la vigilancia de 2014 a 2017.” Boletín epidemiológico semanal 27.2 (2019): 15-27.
- Javier, Sosa Ávila Ediel, Caro Lozano Janett, and Zúñiga Carrasco Iván Renato. “Perfil epidemiológico de la leishmaniasis: una enfermedad olvidada en México.” Enfermedades infecciosas y microbiología 34.1 (2014): 31.
- Boelaert, M., et al. “The poorest of the poor: a poverty appraisal of households affected by visceral leishmaniasis in Bihar, India.” Tropical medicine & international health 14.6 (2009): 639-644.
- Matía Hernando, Belén. “Impacto de un brote de leishmaniasis en población inmunosuprimida no VIH.” (2019).
- Vera-Izaguirre, Diana S., et al. “Leishmaniasis. A review.” Dermatología Cosmética, Médica Y Quirúrgica 4.4 (2006): 252-260.
- Domínguez-Ugalde, María Guadalupe, et al. “Chronic localized cutaneous leishmaniasis.” Dermatología Revista Mexicana 63.6 (2020): 600-605.
- Tovar, Catalina, and María Yasnot. “Visceral Leishmaniasis in Latin America and therapy perspectives.” Revista MVZ Córdoba 22 (2017).
Tämä teksti on tarkoitettu vain tiedoksi eikä se korvaa ammattilaisen konsultaatiota. Jos sinulla on kysyttävää, konsultoi asiantuntijaasi.







